Il mosaicismo fetale e placentare e il mosaicismo confinato alla placenta possono influenzare il risultato del test del DNA fetale. Scopri cosa significa e quando approfondire.
Nel percorso della diagnosi prenatale esistono condizioni biologiche complesse che possono rendere l’interpretazione dei risultati più articolata. Una di queste è il mosaicismo cromosomico, una situazione rara ma clinicamente rilevante che può emergere durante villocentesi, amniocentesi o test del DNA fetale nel sangue materno (NIPT).
Comprendere cosa significhi mosaicismo fetale o placentare aiuta i futuri genitori ad affrontare eventuali risultati inattesi con maggiore consapevolezza e serenità, evitando conclusioni affrettate.
Cos’è il mosaicismo fetale e placentare?
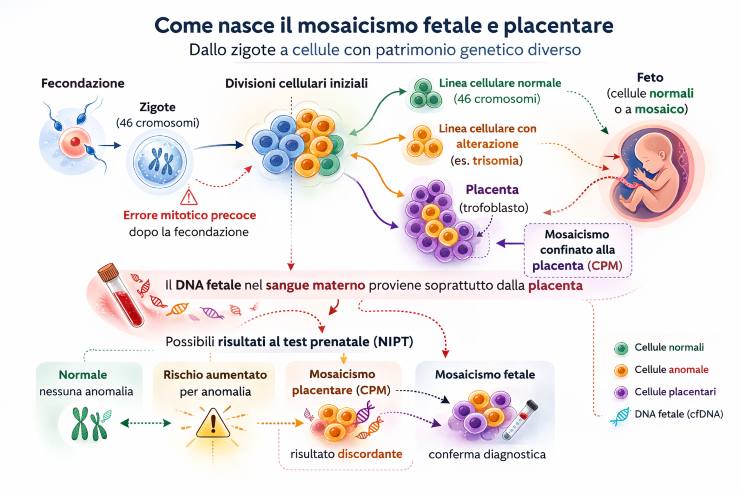
Il mosaicismo cromosomico è una condizione in cui nello stesso individuo coesistono due o più linee cellulari con diverso patrimonio cromosomico, originate da un unico zigote.
Come si origina il mosaicismo fetale e placentare
Può derivare da tre meccanismi principali, ben documentati in letteratura:
- Un errore mitotico post-zigotico precoce in un embrione inizialmente diploide normale, con comparsa di una linea cellulare anomala durante le prime divisioni cellulari.
- Un fenomeno di trisomy rescue, ovvero la ricostituzione della disomia normale a partire da un concepimento inizialmente trisomico: una delle tre copie del cromosoma viene “eliminata” per ripristinare il numero corretto.
- A seconda di quale cromosoma viene perso, questa correzione può lasciare due copie dello stesso genitore, generando una disomia uniparentale (UPD), clinicamente rilevante per i cromosomi soggetti a imprinting genomico (tra cui 7, 11, 14, 15 e 16), con possibile impatto fenotipico sul feto.

Quanto è frequente il mosaicismo fetale e placentare
La causa più comune di falso positivo al NIPT è il mosaicismo confinato alla placenta (CPM). Il mosaicismo feto-placentare, di cui il CPM è un sottotipo, si riscontra nel 2–3% delle gravidanze. In casistiche basate sulla villocentesi, il mosaicismo confinato alla placenta (CPM) è stato rilevato nell’1,9% dei casi, mentre il vero mosaicismo fetale nello 0,19% dei casi.
Dove si localizza il mosaicismo fetale e placentare
L’anomalia cromosomica può interessare:
- solo la placenta: mosaicismo confinato alla placenta (CPM)
- solo il feto: vero mosaicismo fetale (TFM)
- entrambe le componenti: mosaicismo generalizzato
La distribuzione dipende dal momento in cui si verifica l’errore di non disgiunzione e da quando avviene la separazione embriologica tra compartimento fetale ed extraembrionale, che si verifica poco dopo la fecondazione.
Quali cromosomi sono più coinvolti nel mosaicismo fetale e placentare
I cromosomi più frequentemente coinvolti nel mosaicismo (oltre 25 casi nelle grandi casistiche) sono 2, 7, 8, 13, 18 e 21; i cromosomi 3, 9, 15, 16 e 20 mostrano un coinvolgimento intermedio; trisomie dei cromosomi 1, 4, 5, 6, 10, 11, 12, 14, 17, 19 e 22 sono le più rare. I cromosomi più frequentemente coinvolti nel CPM sono il 2, il 7, l’8 e i cromosomi sessual.
Rilevanza clinica del CPM anche in assenza di mosaicismo fetale
È importante sottolineare che anche quando il mosaicismo rimane confinato alla placenta e il feto è cromosomicamente normale, il CPM non è privo di conseguenze. Il CPM è associato a restrizione della crescita fetale (71,7% dei casi), parto pretermine (31,0%) e anomalie strutturali fetali (24,2%), in particolare quando coinvolge i cromosomi 2, 3, 7, 13, 15, 16 e 22.
Mosaicismo confinato alla placenta (CPM): perché è importante?
In alcuni casi, l’anomalia cromosomica non riguarda il feto, ma solo la placenta. Si parla di mosaicismo confinato alla placenta (CPM) quando una linea cellulare cromosomicamente anomala è presente esclusivamente nella placenta, mentre il corredo cromosomico del feto è normale. Questa situazione si riscontra in circa l’1–2% delle gravidanze esaminate con villocentesi.
Perché questo conta per il test del DNA fetale
Per capire perché il CPM possa influenzare il NIPT, è utile chiarire un aspetto spesso frainteso: il DNA circolante nel sangue materno analizzato con il NIPT non proviene direttamente dalle cellule del feto, ma dall’apoptosi, cioè dalla normale morte cellulare delle cellule del trofoblasto placentare. In pratica, il test “legge” la placenta, non il feto. Ecco perché, il CPM è la causa più riconosciuta di risultati falsamente positivi al NIPT.
Il CPM può avere conseguenze anche quando il feto è sano
Scoprire che la propria placenta presenta un mosaicismo cromosomico può generare preoccupazione, ed è giusto sapere che in alcuni casi questa condizione non è del tutto priva di implicazioni. Pur essendo nella maggior parte dei casi associato a esiti fetali normali, il CPM è stato correlato in alcuni casi a restrizione della crescita intrauterina, perdita della gravidanza o morte perinatale. Inoltre, come accennato in precedenza, il CPM può rappresentare un indicatore indiretto di disomia uniparentale, con potenziali implicazioni legate all’imprinting genomico per cromosomi specifici.
Un dettaglio tecnico che vale la pena conoscere
Il NIPT sembra essere più sensibile della villocentesi nel rilevare il CPM, poiché l’intero trofoblasto placentare rilascia DNA in circolo, consentendo di intercettare anche cellule anomale presenti in aree non raggiunte dal prelievo. Questo spiega perché un NIPT positivo possa essere seguito da una villocentesi apparentemente normale: non necessariamente un errore, ma il riflesso di una distribuzione irregolare delle cellule anomale all’interno della placenta stessa.
mosaicismo fetale e placentare nei villi coriali: le tre tipologie
Quando si esegue una villocentesi, il laboratorio analizza due componenti distinte del villo coriale: il citotrofoblasto, esaminato con il metodo diretto, e la componente mesenchimale, analizzata attraverso la coltura cellulare. Questa distinzione è fondamentale, perché il mosaicismo può comparire in uno solo dei due strati oppure in entrambi, e ogni scenario ha implicazioni cliniche diverse.
Si distinguono tre tipologie:
- nel tipo I la linea cellulare anomala è presente solo nel citotrofoblasto;
- nel tipo II coinvolge esclusivamente il mesenchima;
- nel tipo III entrambe le componenti sono interessate dall’anomalia.
Questa distinzione non è solo accademica. Un mosaicismo rilevato nel citotrofoblasto ma non nel nucleo mesenchimale del villo è generalmente un CPM; se invece è presente nel mesenchima, potrebbe essere sia confinato alla placenta che generalizzato. In altre parole, quanto più il mosaicismo coinvolge strati embriologicamente vicini al feto, tanto più cresce il rischio che l’anomalia si estenda al feto stesso.
Quanto spesso il mosaicismo alla villocentesi riguarda davvero il feto?
È una domanda che molte coppie si pongono dopo un risultato inatteso. I dati della letteratura offrono una risposta concreta: il mosaicismo cromosomico nei villi coriali viene rilevato in circa l’1–2% dei casi, e quando si riscontra questa condizione è necessario un cariotipo di conferma su amniociti per distinguere un CPM da un vero mosaicismo fetale. In una grande casistica di oltre 15.000 CVS, la linea cellulare anomala si è estesa al feto nel 12,8% dei casi in cui era stato rilevato mosaicismo ai villi. Detto in modo più rassicurante: nella grande maggioranza dei casi (circa 87%), il mosaicismo rimane confinato alla placenta.
La conferma tramite amniocentesi
Quando la villocentesi rileva un mosaicismo, è indicata un’amniocentesi nel secondo trimestre per analizzare il corredo genetico degli amniociti, che contengono cellule di origine fetale. Le cellule ottenute dall’amniocentesi originano dall’epiblasto della massa cellulare interna, e sono quindi più direttamente rappresentative dell’embrione rispetto a quelle della villocentesi. Anche in questo caso, tuttavia, risultati falsamente positivi o negativi sono possibili, e l’ecografia morfologica dettagliata rimane parte integrante del percorso diagnostico.

Mosaicismo nel liquido amniotico: quando è vero e quando è pseudo?
L’amniocentesi analizza gli amniociti, cellule di origine fetale presenti nel liquido amniotico. Anche qui, però, non tutti i risultati che sembrano indicare un mosaicismo hanno lo stesso significato clinico. In citogenetica prenatale si distinguono tre livelli, che corrispondono a scenari molto diversi.
- Livello I: viene osservata una singola cellula anomala. Con alta probabilità si tratta di un artefatto di coltura, ed è quindi classificato come pseudomosaicismo.
- Livello II: due o più cellule anomale con la stessa anomalia cromosomica compaiono in una singola coltura o in una singola colonia, ma non in colture indipendenti. Anche questo è quasi sempre uno pseudomosaicismo.
- Livello III: cellule anomale con la stessa anomalia cromosomica sono presenti in due o più colture indipendenti. Questi casi rappresentano con alta probabilità un vero mosaicismo fetale.
Quanto è frequente ciascun livello?
I dati provenienti da grandi casistiche sono chiari. Nelle amniocentesi eseguite prevalentemente per età materna avanzata, circa il 3,73% dei casi presenta pseudomosaicismo a cellula singola (livello I), lo 0,76% pseudomosaicismo a cellule multiple (livello II), e solo lo 0,2% un vero mosaicismo (livello III). In altre parole: la grande maggioranza dei risultati anomali all’amniocentesi non corrisponde a un vero mosaicismo fetale.
Cos’è lo pseudomosaicismo e perché compare?
Lo pseudomosaicismo è uno dei limiti tecnici riconosciuti dell’analisi citogenetica prenatale. Non riflette la reale costituzione cromosomica del feto, ma può originare da errori nella divisione cellulare durante la coltura in laboratorio, o in alcuni casi dalla presenza di cellule di origine placentare o materna nel campione.
Casi di pseudomosaicismo rivelatisi in seguito veri mosaicismi alla nascita, con fenotipo anomalo, sono stati descritti ma rimangono eventi molto rari, pur rappresentando una sfida concreta per la diagnosi prenatale.
Come si distingue un vero mosaicismo dallo pseudomosaicismo?
Quando si rileva un livello III, o quando un livello II suscita dubbi clinici, la diagnosi non si ferma al cariotipo classico. Tecniche come la FISH interfasica su amniociti non coltivati, la QF-PCR e il comparative genomic hybridization su array (aCGH) consentono di distinguere rapidamente un vero mosaicismo dallo pseudomosaicismo, attraverso l’analisi cellule che non hanno subito manipolazione in coltura.
Quali cromosomi sono più spesso coinvolti nel vero mosaicismo fetale?
Il vero mosaicismo fetale riguarda più frequentemente anomalie dei cromosomi sessuali o trisomie dei cromosomi 21, 18 e 13. La probabilità di conferma dipende anche dal cromosoma coinvolto: mentre i cromosomi sessuali e la trisomia 21 tendono a essere confermati, anomalie dei cromosomi 2 e 7 quasi non vengono mai rilevate in un’amniocentesi di follow-up.
Il mosaicismo fetale e placentare può influenzare il test del DNA fetale (NIPT)?
Sì, in alcuni casi. E capire perché aiuta a leggere i risultati con maggiore consapevolezza.
Il NIPT è un test di screening, non diagnostico. Analizza frammenti di DNA libero circolante (cfDNA) nel sangue materno, che, come già visto, provengono prevalentemente dalla placenta, non direttamente dalle cellule fetali. Questa caratteristica lo rende potente e sicuro, ma anche soggetto a specifiche fonti di errore legate alla biologia della gravidanza.
Quando il NIPT può non riflettere il reale assetto cromosomico del feto
Alcune condizioni possono creare una discordanza tra il risultato del NIPT e la reale costituzione cromosomica del feto:
- Mosaicismo confinato alla placenta (CPM): la placenta presenta un’anomalia che il feto non ha, come illustrato nelle sezioni precedenti, è la causa più frequente di falso positivo al NIPT.
- Mosaicismo fetale a bassa percentuale: se solo una piccola quota di cellule fetali è anomala, il segnale nel cfDNA potrebbe essere troppo debole per essere rilevato, generando un falso negativo.
- Vanishing twin: la presenza di un gemello non vitale, anche se riassorbito precocemente, può rilasciare cfDNA anomalo in circolo per settimane, alterando il risultato. Il fenomeno del vanishing twin è esplicitamente citato tra le cause di falso positivo al NIPT nelle linee guida ACOG/SMFM.
- Disomia uniparentale (UPD): il cariotipo può risultare numericamente normale, ma entrambe le copie di un cromosoma provengono dallo stesso genitore; una condizione non rilevabile dal NIPT standard.
Cosa dicono le linee guida internazionali
Su questo punto le società scientifiche sono concordi e inequivocabili. In Italia, la Società Italiana di Genetica Umana (SIGU) nella sua “Checklist per la consulenza pre-test del NIPT” (Rev. 1, 2021) specifica esplicitamente che il NIPT “non è un test diagnostico, ma un test di screening probabilistico”, e che “un risultato ad alto rischio sarà comunicato attraverso una consulenza genetica, nel corso della quale saranno discussi eventuali successivi approfondimenti diagnostici con tecniche invasive.”
Per quanto riguarda le trisomie autosomiche rare (cromosomi diversi da 21, 18 e 13), l’International Society for Prenatal Diagnosis (ISPD) raccomanda che un risultato ad alto rischio al NIPT sia sempre seguito da consulenza specialistica e gestione professionale, dato che in questi casi il CPM è particolarmente frequente e la conferma diagnostica è essenziale.
Un risultato inatteso non è una diagnosi
È importante sottolinearlo: un NIPT positivo non significa che il feto sia affetto. Significa che è necessario approfondire. La biologia della gravidanza è complessa, e il NIPT, pur essendo il più accurato test di screening disponibile per le aneuploidie comuni, riflette anche le cellule della placenta, con tutto ciò che questo comporta.
Quando sospettare un mosaicismo fetale e placentare
Il sospetto di mosaicismo può emergere in diversi momenti del percorso diagnostico prenatale. Le situazioni più indicative sono:
- Discordanza tra NIPT ed ecografia
Uno dei dilemmi clinici più frequenti si presenta quando il NIPT risulta ad alto rischio ma l’ecografia è normale: in questi casi il mosaicismo, soprattutto confinato alla placenta, è una delle spiegazioni biologiche più plausibili. Vale anche l’inverso: un NIPT negativo non esclude del tutto una condizione fetale, ed è raccomandato un monitoraggio ecografico continuo durante la gravidanza anche in presenza di un risultato rassicurante al NIPT. - Discordanza tra villocentesi e amniocentesi
La villocentesi esamina le cellule del citotrofoblasto e del sinciziotrofoblasto placentare, mentre l’amniocentesi analizza gli amniociti di origine fetale: queste due indagini possono dare risultati discordanti proprio in presenza di mosaicismo feto-placentare. - Presenza di linee cellulari anomale a bassa percentuale
Quanto più basso è il rapporto di mosaicismo rilevato al NIPT, tanto maggiore è la probabilità che il risultato sia discordante rispetto all’esito del test diagnostico invasivo. Un segnale debole nel cfDNA può indicare che solo una quota minoritaria di cellule placentari è coinvolta, rendendo il quadro più incerto. - Alterazioni biochimiche con esito ecografico normale
Un dato meno noto ma clinicamente rilevante: valori anomali di marcatori biochimici del primo trimestre (come PAPP-A ridotta) in presenza di un NIPT rassicurante e un’ecografia apparentemente normale possono talvolta essere un segnale indiretto di mosaicismo. Una PAPP-A ridotta è stata identificata come unico marker alterato in casi di mosaicismo per trisomia 21 in cui nessun altro indicatore aveva sollevato sospetti.
Quando si sospetta un mosaicismo placentare, la strategia diagnostica ottimale prevede l’esecuzione simultanea di amniocentesi e placentocentesi con un’analisi genetica completa del materiale ottenuto.
Quanto è frequente e quanto deve preoccupare?
Il mosaicismo fetale vero è raro: come visto nelle sezioni precedenti, si riscontra nello 0,1–0,2% delle amniocentesi. Il mosaicismo confinato alla placenta è più frequente (circa 1–2% delle villocentesi) ma nella grande maggioranza dei casi non comporta anomalie cromosomiche nel feto.
È importante ricordare che nella maggior parte dei casi il mosaicismo è confinato alla placenta e l’esito fetale è normale. Le condizioni di discordanza tra test di screening e test diagnostico rappresentano una minoranza dei casi. In assenza di anomalie ecografiche, gli esiti sono difficili da prevedere perché dipendono dalla proporzione di cellule anomale e dalla loro distribuzione nei diversi tessuti, oltre che dalla specifica anomalia cromosomica coinvolta.
La gestione corretta prevede sempre un approccio integrato; quindi parliamo di dati di laboratorio, ecografia morfologica e consulenza genetica specialistica non sono alternative ma componenti complementari di uno stesso percorso.
Qual è il ruolo di un test come PrenatalSafe?

In un contesto biologico complesso come quello del mosaicismo fetale o placentare, la qualità del laboratorio e dell’interpretazione dei dati assume un ruolo centrale. Un percorso strutturato come quello di PrenatalSafe si basa su elementi fondamentali:
Elevata esperienza clinica
L’interpretazione del DNA fetale circolante richiede familiarità con le possibili cause biologiche di discordanza, come mosaicismo confinato alla placenta, vanishing twin o anomalie cromosomiche a bassa percentuale. L’esperienza accumulata su un ampio numero di casi consente una valutazione più consapevole delle varianti osservate.
Controlli bioinformatici avanzati
L’analisi del cfDNA prevede algoritmi statistici complessi che stimano la frazione fetale, la distribuzione delle sequenze cromosomiche e il rischio di aneuploidia. Procedure di controllo qualità rigorose aiutano a identificare campioni borderline o pattern atipici che richiedono approfondimento.
Gestione strutturata dei casi complessi
Nei rari casi di risultato non conclusivo o potenzialmente discordante, è essenziale un protocollo chiaro che preveda:
- verifica tecnica del campione
- eventuale ripetizione dell’analisi
- integrazione con il quadro ecografico
- eventuale indirizzo verso test diagnostici invasivi quando indicato
Consulenza genetica integrata
La consulenza genetica rappresenta un passaggio chiave. Permette di spiegare:
- il significato di un risultato di screening
- la differenza tra rischio aumentato e diagnosi
- le possibili cause biologiche di discordanza
- i passi successivi raccomandati dalle linee guida internazionali
In presenza di condizioni come il mosaicismo, la comunicazione corretta è parte integrante della qualità del test. Per approfondire il funzionamento del test e le sue applicazioni potete visitare la nostra sezione dedicata.
Ricordiamo che PrenatalSafe è un test di screening prenatale non invasivo e, come tale, non sostituisce la diagnosi invasiva quando indicata. La corretta informazione è parte integrante di un percorso di gravidanza consapevole.
Da ricordare
Il mosaicismo fetale e placentare rappresenta una delle sfide biologiche più complesse nella diagnosi prenatale.
Non è una condizione comune, ma conoscerla permette di:
- comprendere meglio eventuali risultati inattesi
- evitare interpretazioni premature
- affrontare il percorso con maggiore serenità
In medicina prenatale la precisione non significa solo tecnologia, ma anche capacità di spiegare con chiarezza la complessità.